În practica mea de medic cardiolog, una dintre cele mai delicate situații apare atunci când un pacient care a trecut prin angioplastie coronariană cu implantare de stent decide să oprească medicația prescrisă.
Motivul este adesea același:
Domnule doctor, mă simt bine. Cred că nu mai am nevoie de toate aceste pastile.
Din păcate, în cardiologie, senzația de bine nu înseamnă că riscul a dispărut. După un infarct sau după implantarea unui stent coronarian, tratamentul medicamentos reprezintă o componentă esențială a prevenției secundare a bolilor cardiovasculare.
În acest articol explic, pe baza datelor științifice și a experienței din cabinet, de ce oprirea tratamentului după stent poate avea consecințe grave și ce trebuie să știe fiecare pacient stentat.
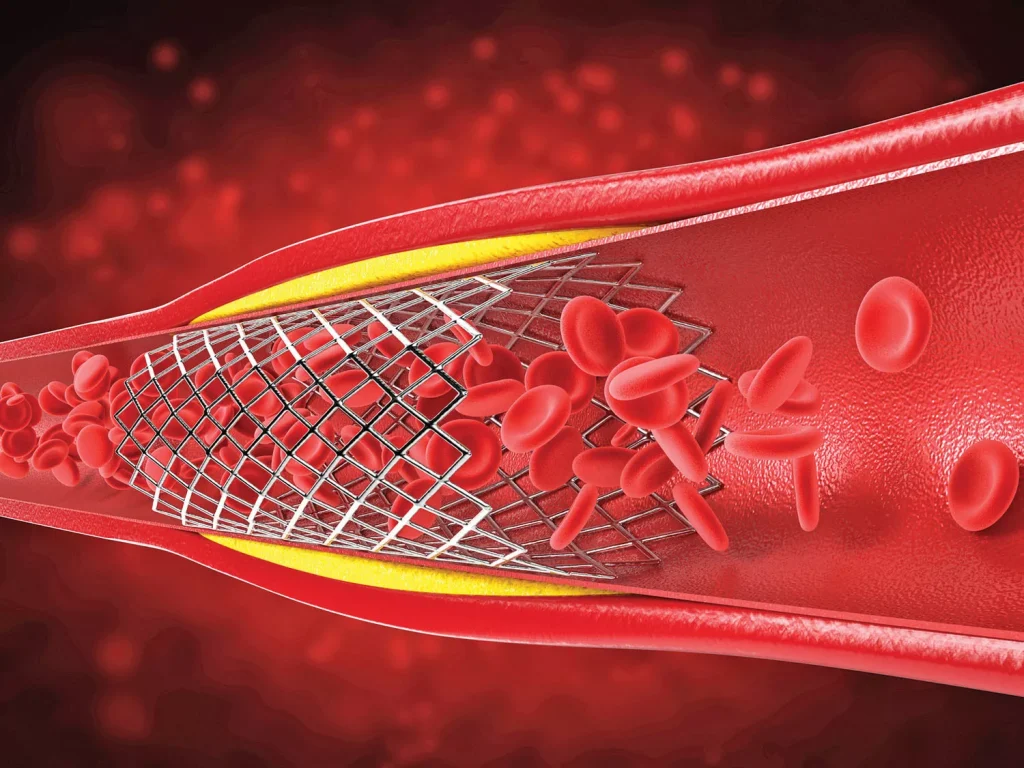
Ce este stentul coronarian și de ce tratamentul continuă după procedură
Un stent coronarian este o mică proteză metalică implantată în artera coronară în timpul procedurii de angioplastie coronariană. Rolul său este de a menține vasul deschis după dilatarea unei stenoze cauzate de ateroscleroză.
Procedura rezolvă însă obstrucția mecanică, nu și boala de fond.
Ateroscleroza rămâne un proces inflamator cronic care continuă să afecteze arterele coronare. Din acest motiv, tratamentul medicamentos după stent este esențial pentru a preveni complicațiile.
De regulă, schema terapeutică include:
- terapie antiagregantă duală (aspirină + inhibitor P2Y12)
- statină în doză mare pentru reducerea LDL-colesterolului
- uneori betablocant
- inhibitor al enzimei de conversie
Aceste medicamente nu sunt prescrise întâmplător. Ele reduc semnificativ riscul de tromboză de stent și infarct miocardic recurent.
Ce spun studiile despre oprirea tratamentului după stent
1. Riscul întreruperii terapiei antiagregante
Datele științifice sunt foarte clare: întreruperea prematură a terapiei după stent crește dramatic riscul de complicații cardiovasculare.
Un studiu publicat în Circulation a demonstrat că oprirea precoce a terapiei antiagregante duale reprezintă unul dintre cei mai importanți factori de risc pentru tromboza de stent.
2. Durata terapiei după stent
Studiul DAPT publicat în New England Journal of Medicine (IF > 170), a arătat că prelungirea terapiei antiagregante reduce semnificativ evenimentele ischemice majore și riscul de tromboză de stent.
3. Importanța statinelor în doză mare
În ceea ce privește controlul colesterolului, meta-analizele Cholesterol Treatment Trialists’ Collaboration publicate în The Lancet au demonstrat că scăderea agresivă a LDL-colesterolului reduce riscul de infarct miocardic și evenimente cardiovasculare recurente.
Pe scurt, tratamentul după stent salvează vieți.
Caz real din cabinet – ce se poate întâmpla dacă tratamentul este oprit
Un pacient de 54 de ani, fumător și hipertensiv, s-a prezentat cu infarct miocardic anterior.
Am efectuat angioplastie coronariană primară și am implantat un stent farmacologic pe artera descendentă anterioară. Evoluția imediată a fost foarte bună.
La externare, i-am explicat clar importanța:
- dublei antiagregări pentru minimum 12 luni
- statinei în doză mare
- controlului strict al factorilor de risc
La controlul de 3 luni pacientul se simțea excelent.
La 5 luni însă a decis singur să oprească unul dintre antiagregante, deoarece observase apariția unor vânătăi și considera că „nu mai are nevoie”.
Două săptămâni mai târziu a ajuns din nou în urgență cu infarct miocardic extensiv prin tromboză de stent.
Din fericire a supraviețuit, dar cu afectare ventriculară permanentă.
Este unul dintre acele cazuri care te marchează ca medic.
De ce este atât de periculoasă oprirea tratamentului după stent
După implantarea stentului, suprafața metalică trebuie să fie acoperită treptat de endoteliu.
Acest proces poate dura luni.
Dacă terapia antiagregantă este oprită prea devreme:
- plachetele se activează rapid
- se formează tromb acut
- artera coronară se închide brusc
Rezultatul poate fi tromboza de stent, una dintre cele mai severe complicații în cardiologia intervențională.
În unele serii clinice, mortalitatea raportată pentru tromboza de stent poate ajunge la 20–45%.
De aceea, în cardiologie explic frecvent pacienților că stentul nu este tratamentul final, ci doar o etapă în controlul bolii coronariene.
De ce unii pacienți opresc tratamentul după stent
După o angioplastie coronariană cu implantare de stent, monitorizarea periodică este esențială.
În mod obișnuit recomand:
- control la 1 lună
- control la 3 luni
- control la 6 luni
- evaluare anuală
În cadrul acestor consultații se monitorizează:
- profilul lipidic
- tensiunea arterială
- funcția hepatică
- eventuale simptome de ischemie
Această monitorizare face parte din strategia de prevenție secundară a infarctului miocardic.
Ce ar trebui să știe orice pacient cu stent coronarian
După implantarea unui stent coronarian, tratamentul medicamentos și monitorizarea cardiologică sunt esențiale pentru prevenirea complicațiilor.
Există câteva principii importante pe care orice pacient stentat ar trebui să le cunoască:
- Dubla antiagregare este esențială în primele 6–12 luni, uneori chiar mai mult, în funcție de tipul stentului și riscul cardiovascular individual.
- Oprirea tratamentului fără acordul cardiologului poate fi periculoasă și poate duce la tromboză de stent.
- Statina nu este prescrisă doar pentru colesterol mare, ci și pentru stabilizarea plăcii de aterom și reducerea inflamației vasculare.
- Controlul tensiunii arteriale și al glicemiei este la fel de important pentru prevenirea unui nou eveniment cardiovascular.
Ce am schimbat în modul în care discut cu pacienții după acest caz
După acest caz, am realizat cât de importantă este educația pacientului după implantarea unui stent coronarian.
În prezent acord mult mai mult timp explicațiilor legate de tratamentul post-angioplastie și de riscurile întreruperii lui.
În practica mea din cabinet:
- ofer explicații detaliate despre riscul trombozei de stent
- discut deschis despre posibilele efecte adverse ale tratamentului
- programez controale mai frecvente în primele luni după procedură
- încurajez pacienții să mă contacteze înainte de a opri orice medicament
Am observat că atunci când pacientul înțelege mecanismul biologic al bolii coronariene, aderența la tratament crește semnificativ.tiv.
Importanța monitorizării cardiologice după angioplastie
După angioplastie, recomand:
- control la 1 lună
- control la 3 luni
- control la 6 luni
- reevaluare anuală
Se monitorizează:
- profil lipidic
- funcție hepatică
- tensiune arterială
- simptome sugestive de ischemie
Prevenția secundară este un proces activ, nu pasiv.
Când trebuie să mergeți urgent la cardiolog
După implantarea unui stent coronarian, este important să solicitați evaluare medicală dacă apar:
- durere toracică nouă
- dispnee la eforturi mici
- palpitații persistente
- episoade de lipotimie
Aceste simptome pot indica probleme cardiovasculare care necesită evaluare rapidă.
Mesajul meu ca medic cardiolog
În cardiologia intervențională putem redeschide o arteră coronară în mai puțin de o oră.
Menținerea ei deschisă pe termen lung depinde însă de colaborarea dintre medic și pacient.
În anii de practică am observat o diferență clară între pacienții care respectă tratamentul și cei care îl opresc prematur.
Evoluția lor la 1–3 ani este complet diferită.
Concluzie
Oprirea tratamentului după stent coronarian poate avea consecințe grave, uneori fatale.
Studiile clinice publicate în reviste medicale de referință confirmă ceea ce vedem zilnic în practica cardiologică: aderența la tratament reduce semnificativ riscul de infarct și deces cardiovascular.
Dacă aveți stent coronarian sau antecedente de infarct miocardic, este important să urmați tratamentul prescris și să efectuați controale cardiologice periodice.
Dacă doriți o evaluare completă a riscului cardiovascular și un plan personalizat de monitorizare, vă aștept la cabinet pentru o consultație cardiologică.
Prevenția corectă începe cu informație corectă.
Programează-te acum și ai grijă de inima ta!
Pot opri tratamentul după stent dacă mă simt bine?
Nu. Tratamentul trebuie continuat conform recomandării cardiologului.
Cât timp trebuie urmată dubla antiagregare?
De obicei între 6 și 12 luni, uneori mai mult.
De ce trebuie luată statina dacă colesterolul nu este foarte mare?
Statinele stabilizează placa de aterom și reduc inflamația vasculară.
Ce analize trebuie monitorizate după angioplastie?
Profil lipidic, glicemie, funcție hepatică și tensiune arterială.
Este normal să apară vânătăi de la antiagregante?
Uneori pot apărea echimoze minore. Totuși, tratamentul nu trebuie întrerupt fără consult medical.